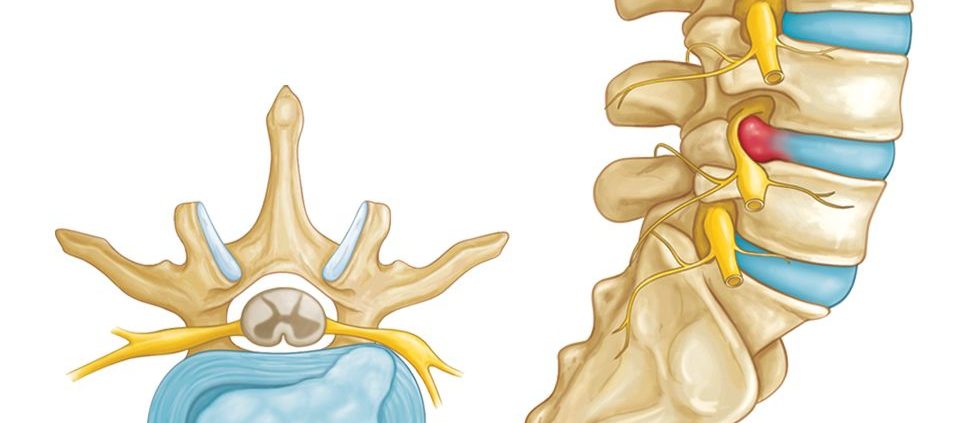
Hernia de disc poate apărea în orice parte a coloanei vertebrale, de cele mai multe ori la nivelul inferior al coloanei (zona lombară) sau la nivelul gâtului (cervical) și mai rar toracic.
Coloana vertebrală este compusă dintr-o serie de oase care se numesc vertebre, legate intre ele printr-un disc intervertebral, format dintr-un inel exterior fibros și rezistent și un țesut gelatinos elastic situat în centrul discului. Un disc intervertebral sănătos este ca un amortizor, care conferă coloanei vertebrale o protecție la șocurile produse de mișcări ample, cum ar fi fuga, săritul sau ridicarea unor greutăți.
Ce este hernia de disc?
Dacă discurile sunt indemne, au rol de amortizare a șocurilor și de a menține coloana vertebrală flexibilă. Când aceste discuri se deteriorează în urma accidentelor sau a îmbătrânirii, vor ieși în exterior sau se vor rupe, proces numit hernie de disc. Dacă inelul exterior este lezat (rănit) prin traumatisme, slăbit prin îmbătrânire sau ca urmare a unor boli degenerative, poate da posibilitatea nucleului gelatinos, care se află sub presiune, să proemine (hernie contentă) sau să iasă din disc (hernie prolabată), ceea ce duce uneori la compresiunea nervilor sau a măduvei spinării, producând dureri, amorțeală sau slăbiciune în membre.
Cauze pentru hernia de disc?
Coloana vertebrală este susținută de mușchi, care formează un corset muscular al acesteia. Cea mai importantă funcție a corsetului muscular este echilibrarea și distribuția uniformă a sarcinii pe axa verticală a coloanei vertebrale.
În situația păstrării de către mușchi a acestor condiții discul intervertebral diminuă încărcarea verticală, realizând o amortizare. Acest lucru se datorează distribuției uniforme a sarcinii de către nucleul pulpos pe întreaga circumferință a inelului fibros. Este similar cu modul în care o minge sare înapoi atunci când este apăsată de sus.

Figura 1
1 – distribuția sarcinii pe axa verticală la nivelul coloanei
2 – vertebră Hernie de disc
3 – disc intervertebral
4 – musculatura paravertebrală
Figura 2 hernia de disc
1 – nucleul pulpos
2 – inelul fibros
Activitatea fizică scăzută și lipsa de înțelegere că mușchii trebuie întreținuți la fel cum avem grijă de sănătatea dentară sau igiena corpului, adică într-un mod constant și regulat, duce la perturbarea funcției acestora, a fluxului sanguin și aportului de substanțe nutritive. Deoarece discul intervertebral nu este vascularizat, iar nutriția sa se efectuează prin intermediul mușchilor din jur, în disc încep să se dezvolte procese degenerative (acesta se degradează, își pierde din elasticitate). În plus, funcționarea incorectă a corsetului muscular spinal cauzează un dezechilibru biomecanic.
Toți acești factori într-un moment dat provoacă o deviere de la axa verticală, deplasarea vertebrelor și migrarea nucleul pulpos din centrului discului spre una din laturile sale. În acest segment inelul fibros este supus unei tensiuni suplimentare, sub influența căreia este treptat deformat, întins, devenind mai subțire.
Acest fenomen este asemănător procesului de formare a “genunchilor” la pantaloni când stăm jos. Deformația rezultată are denumirea de protuzie discală și este precursoarea herniei de disc.

1 – dezechilibru muscular
2 – presiune suplimentară
3 – protuzia discului
Accentuarea ulterioară a acestui proces este finalizat prin întinderea inelului fibros, ruptura acestuia și ieșirea prin spațiul fisurat a unui fragment din nucleul pulpos. Din acest moment, procesul este cunoscut sub numele de hernie de disc.

1 – migrarea nucleului pulpos în afara inelului Hernie de disc
2 – ruptura inelului fibros
Care sunt simptomele herniei de disc?
hernie de disc hernia de disc
- afectare vertebrală – Durere, cu un caracter violent, continuu, care se accentuează la mers, la schimbarea poziției, efort, tuse, strănut, etc.
- suferință radiculară – Durere ce apare de sus în jos cuprinzând fesa, fața posterioară a coapsei, gamba, piciorul și degetele. La aceste dureri se asociază senzațiile de amorțire, înțepături, furnicături. Ulterior scade forța musculară, se abolesc sau diminuează reflexele membrelor inferioare sau poate apărea paralizia unor grupe musculare a membrului, foarte rar tot membrul. În cazuri extrem de rare apar tulburări de micțiune și de potență sexuală.
Simptomele herniei de disc lombare sunt durerea foarte puternică a regiunii lombare și/sau durerea în regiunea fesieră
De obicei durerea se poate transmite în jos în membrul inferior, cu slăbiciune, furnicături și amorțeală. Durerea fiind foarte puternică va determina bolnavul să meargă cu dificultate, șchiopătat sau chiar să recurgă la sprijinul cu baston. Concomitent cu durerea, apare așa cunoscuta criză de lumbago (contractura dureroasă a mușchilor paravertebrali). Cel mai frecvent sunt afectate discurile intervertebrale lombare (L2 până la S1). Debutul simptomelor poate fi brusc sau graduat, cu durere care poate fi constantă sau intermitentă.
De cele mai multe ori hernia de disc lombară se produce unilateral (stânga sau dreapta), astfel fragmentul herniat apasă pe una din rădăcinile nervoase ale nervilor spinali, ramuri ale nervului sciatic, producând inflamația acesteia și apariția durerii pe picior (sciatica), iar uneori afectând forța musculară a mușchilor inervați de rădăcina afectată, manifestată prin slăbiciune musculară, imposibilitatea mersului pe vârfuri sau călcâie, sau a flexiei coapsei. Mai rar, dar posibil, în cazurile extrem de severe, se pot produce hernii de disc lombare în care migrarea nucleului pulpos, voluminos, în canalul vertebral va produce compresiunea pe mai multe rădăcini nervoase, bilateral, cu simptome în ambele membre inferioare, cu tulburări de simț ale mușchilor sfincterieni (tulburări de urinare și/sau defecație, manifestate prin incontinență urinară sau incontinență pentru materiile fecale), stadiu numit “sindrom de coadă de cal”, ce reprezintă o urgență neurochirurgicală.
Tipuri de hernie de disc
Impactul asupra organismului, indus de către hernia de disc, este diferit în funcție de localizarea, dimensiunea și tipul acesteia. Pentru înțelegerea acestor fenomene este necesară cunoașterea unor detalii anatomice.
Vertebra, privită separat, are o asemănare cu un lacăt. Partea principală, masivă, se numește “corp vertebral”, acesteia fiindu-i atașat “arcul vertebral”. Corpurile vertebrale sunt orientate anterior, spre stomac, iar arcurile – posterior, spre spate. Acestea prezintă deasemenea niște prelungiri, numite apofize spinoase, care se pot palpa (simți) dacă punem mâna pe spate.
Discul intervertebral este situat între vertebrele osoase și este mai mic decât acestea. Arcurile vertebrale sunt suprapuse reciproc formând un canal, care adăpostește măduva spinării. Două ramuri nervoase se separă de măduva spinării, se unesc formând nervul spinal, înconjoară discul intervertebral și ies de la nivelul coloanei printr-un tunel numit orificiu intervertebral (foramen).
Datorită particularităților anatomice ale coloanei vertebrale, cea mai dureroasă este hernia de disc laterală. Chiar dacă are o dimensiune mică, ea realizează o compresie importantă asupra nervului datorită apropierii de acesta. Există cazuri în care hernia de disc pătrunde în orificiul intervertebral și ștrangulează nervul spinal. Acest tip de angajare poartă denumirea de hernie intraforaminală.
Diagnosticul herniei de disc
Diagnosticarea herniei de disc poate fi făcută uneori, dacă intensitatea și natura simptomelor sunt sugestive, chiar și în funcție de informațiile aflate în urma anamnezei și examenului clinic. Anamneza trebuie centrată pe caracterul simptomelor, al durerii și pe evoluția lor în timp, iar examenul fizic neurologic poate să evidențieze reflexele musculare, tulburările senzitive și forța musculară. Din antecedentele medicale ale pacientului este important de aflat dacă au existat traumatisme recente, dacă acesta are o profesie cu risc și dacă în familia sa există astfel de afecțiuni.
Examenul fizic al pacientului poate descoperi:
- Curburi fiziologice diminuate ale coloanei în zona implicată în procesul patologic;
- Posturi anormale;
- Dureri apărute în picior după ce pacientul se așază pe masa de examinare și ridica membrul inferior cât mai sus posibil.
Medicul poate realiza o serie de teste specifice care pot sugera radiculopatie cervicală sau lombară. De exemplu, pacientul este rugat să încline capul în față și apoi în părțile laterale în timp ce medicul aplică o ușoară presiune pe vârful capului. Dacă apare durere sau orice modificare senzitivă în cadrul acestui test, pacientul este suspectat de radiculopatie cervicală.
Există o serie de teste care se pot practica și pentru descoperirea radiculopatiilor lombare. Indiferent de rezultatele testelor clinice, medicul va investiga starea pacientului și din punct de vedere paraclinic pentru a fi sigur de corectitudinea diagnosticului. Pentru stabilirea unui diagnostic de certitudine sunt indicate studii imagistice: radiografii, CT, RMN, mielografie.
Stadiile herniei de disc
Faza I: faza de instabilitate discală – Sunt prezente dureri lombare cronice intermitente de tip postural. Adesea dispare la încetarea efortului fizic sau la abordarea repausului. Poate reapărea în condiții variate de efort. Simptome:
- durere în zona lombosacrată;
- durerea iradiază pe membrul de pe partea afectată;
- durerea are cauze mecanice și se calmează în repaus;
Faza a II-a: faza de leziune discală – În această fază se rupe inelul fibros și permite protuzia centrolaterală a nucleului pulpos, rezultatul fiind un lumbago acut de tip discogen. Simptome:
- durerea debutează brusc;
- dureri lombosacrate unilaterale/ bilaterale;
- durerea are cauze mecanice;
- fără iradiere sau cu iradiere până deasupra genunchilor;
Faza a III-a: faza radiculară – Această fază a herniei de disc are trei stadii de afectare și anume:
- Stadiul iritativ – discul herniat ajunge la rădăcină, pe care o comprimă fără a o compromite.
- Stadiul compresiv – materialul herniat ajunge la rădăcina nervoasă, pe care, deși nu o lezează, o comprimă.
- Stadiul de întrerupere – în acest stadiu se manifestă, pe lângă semnele și simptomele prezente la stadiul 1 și 2, semnele rezultate din secționarea unor axoni din rădăcină sau a întregii rădăcini prin conflictul cu discul herniat. Se constată că bolnavul nu poate sta pe vârfuri în cazul paraliziei rădăcinii S1 sau că nu poate sta pe călcâie în cazul paraliziei rădăcinii L5.
Faza a IV-a: discopatia lombară – Apare discartroza și artroza interapofizară (după 40 de ani). Pe măsură ce îmbătrânim, nucleul pulpos suferă de deshidratare fapt ce favorizează procesul degenerativ al discului intervertebral. Inelul fibros care îmbracă discul suferă modificări majore datorită uzurii mecanice la care este supusă coloana vertebrală.
Investigațiile herniei de disc
hernie de disc hernia de disc
Radiografia hernie de disc
Este indicată mai ales pentru excluderea altor afecțiuni cu care poate fi confundată, cel puțin clinic, hernia de disc. Cele mai frecvente afecțiuni care intră în diagnosticul diferențial sunt: fracturi pelvine, sindromul cozii de cal, infecții ale măduvei, infecții epidurale și subdurale, stenoza spinală, spondilolistezis. Radiografiile obișnuite sunt totuși limitate și nu oferă informații foarte utile în legătură cu starea țesuturilor moi înconjurătoare coloanei.
Computer tomograf (CT)
Poate oferi informații utile cu privire la diametrul canalului radicular și starea țesuturilor moi din jurul coloanei.
Rezonanța magnetică nucleară (RMN)
Este mult mai indicată comparativ cu CT în diagnosticarea patologiilor de coloană vertebrală. Imaginile obținute sunt tridimensionale și astfel se vizualizează foarte bine atât coloana, cât și rădăcinile nervoase, nucleul pulpos și se poate stabili gradul afecțiunii în sine. În prezent, RMN-ul reprezintă metoda imagistică de primă intenție pentru diagnosticarea herniilor de disc și poate fi folosită chiar și în cazul pacienților care nu au simptome clinice. Studiile au demonstrat că peste 60% dintre pacienții asimptomatici care și-au făcut, din alte motive, un RMN, aveau un anumit grad de hernie discală.
Mielografia hernie de disc
Este foarte exactă și poate să pună singură diagnosticul de hernie de disc, însă este o tehnică invazivă, necesitând efectuarea unei puncții lombare și injectarea de substanțe de contrast. Ulterior injectării substanțelor de contrast se realizează o radiografie a canalului spinal și în funcție de aspect se poate stabili dacă există procese care modifică presiunea asupra nervilor spinali, dacă există hernii și care este gradul lor, dacă apar alte procese înlocuitoare de spațiu. Mielografia are rezultate chiar mai bune atunci când este combinată cu CT.
Electromiografia
Se realizează pentru a se stabili cu exactitate care este rădăcina nervoasă implicată. Ea poate fi efectuată simultan cu testele de viteză de conducere a impulsului nervos iar scopul celor două metode este de a determina dacă există sau nu un proces patologic activ la nivelul nervilor, rădăcinilor nervoase periferice sau a țesutului muscular.
În general pacienții cu simptome tipice și sugestive pentru hernia de disc nu au nevoie de investigații suplimentare. Dacă însă sunt în vârstă, au simptome ce nu se ameliorează la un tratament corect iar durerea este atipică, medicul poate cere și următoarele analize de laborator:
- Hemograma completă;
- Viteza de sedimentare a hematiilor (VSH);
- Nivelul fosfatazei alcaline;
- Nivelul calciului seric;
- Electroforeza proteinelor serice.
Tratamentul herniei de disc
hernie de disc hernia de disc
Tratamentul farmacologic
Tratamentul farmacologic include administrarea de analgezice de uz larg sau opioide, de relaxare musculară și antiinflamatoare. Scopul tratamentului farmacologic este de a reduce durerea și inflamația locală, redând pacientului libertatea de mișcare. Antiinflamatoarele nesteroidiene (AINS) sunt indicate în special pentru ameliorarea durerilor moderate. Dintre AINS cel mai indicat este ibuprofenul, în cazul în care pacientul nu are contraindicații. Nu este indicat pacienților cu boală ulceroasă activă, cu insuficiență renală și cu tulburări de coagulare. Pe lângă ibuprofen mai pot fi folosite și alte analgezice, cum ar fi ketoprofen, naproxen sau acetaminofen (paracetamol). Acetaminofenul nu este un AINS, are un alt mecanism de acțiune și nu are efecte secundare atât de importante ca AINS (în special de natură gastrică). Analgezicele opioide pot fi administrate pacienților cu dureri intense ce nu pot fi controlate prin analgezicele obișnuite.
Injecții epidurale cu cortizon – O opțiune terapeutică folosită pentru controlul durerii și inflamației este reprezentată de injectarea de corticosteroizi în zona afectată. Efectele benefice sunt resimțite chiar și câteva luni. Procedura este grevată de câteva riscuri deoarece este invazivă. Pentru a fi localizată zona cât mai bine, injecțiile se realizează sub control radiologic.
Tratamentul nechirurgical
Având în vedere că operația ar trebui să fie recomandată doar în 10% din cazuri, cele care sunt grave, unde durerea persistă chiar și după 5-6 săptămâni de tratament alternativ, tratamentul nechirurgical este o cerință presantă și el trebuie să fie urmat întotdeauna primul. Îți prezint mai jos care sunt cele mai populare și benefice terapii de vindecare a herniei de disc fără operație.
Kinetoterapia în tratamentul herniei de disc
Scăderea presiunii exercitate la nivelul discului și nervului afectat este unul din principalele obiective în tratamentul herniei de disc. De aceea, kinetoterapeuții recomandă exerciții fizice cu rol specific în această afecțiune. Scopul lor este să tonifice mușchii spatelui. Astfel, se va obține o poziție corectă a spatelui. Coloana vertebrală este stabilizată pe termen lung, iar durerile se calmează, afecțiunea fiind astfel tratată în mod eficient prin kinetoterapie.
Fizioterapia în tratamentul herniei de disc
Tratamentul fizioterapeutic în hernia de disc este benefic în calmarea durerilor și presupune proceduri de electroterapie, hidroterapie, balneoterapie. Principalele efecte ale acestei forme de tratament sunt cele antiinflamatorii, decontracturante (cu efect de relaxare musculară) și hiperemiante. Pentru că există o mulțime de forme de electroterapie în tratarea herniei de disc, tratamentul poate fi mai scurt datorită îmbinării procedurilor.
Masajul în tratamentul herniei de disc
Masajul relaxează musculatura și stimulează secreția de lichid sinovial intraarticular – lichid prin intermediul căruia se hrănesc structurile moi din interiorul articulațiilor, inclusiv discul intravertebral – fiind benefic în contracturile musculare. Astfel, calmează durerea și îmbunătățește circulația sangvină locală. Masajul este o procedură foarte apreciată de către pacienții cu hernie de disc datorită efectului analgezic puternic și rapid.
Tratamentul chirurgical
Intervenția neurochirurgicală va consta în extragerea fragmentului de disc herniat, cu eliberarea rădăcinilor nervoase afectate de compresiune. În vederea intervenției chirurgicale, pacientul va fi internat, de obicei cu o zi anterior operației, pentru a putea fi efectuate investigații necesare actului chirurgical. Pregătirea preoperatorie.va consta în consultul anestezic al pacientului, efectuat de către medicul anestezist, care împreună cu medicul neurochirurg curant, vor stabili tipul anesteziei ce se va efectua pacientului. În ziua operației, pacientul nu va mânca sau bea lichide anterior operației. Poziția pacientului în sala de operație, pe masa de operație, va fi pe burtă, cu spatele flectat, pentru a permite deschiderea spațiilor intervertebrale. După efectuarea reperajului radiologic și a aseptizării zonei de lucru, se va începe operația propriu-zisă, care poate consta în laminectomie, laminotomie, hemilaminectomie urmate de extragerea fragmentului de disc herniat cu sau fără discectomia discului implicat.
- discectomie (se numește și discectomie deschisă) reprezintă înlăturarea chirurgicală a fragmentelor din discul herniat, care lezează una din rădăcinile nervoase. Se folosește de asemenea și.pentru discurile protruzionate sau rupte. Poate fi cea mai eficientă metodă chirurgicală pentru pacienții care au urmat tratament nechirurgical fără succes și cei care au durere severă.
- laminotomia și laminectomia reprezintă proceduri realizate cu scopul de a scădea presiunea asupra coloanei vertebrale cauzată de schimbările apărute cu trecerea vârstei. Laminotomia reprezintă îndepărtarea uneia din porțiunile componente ale arcului osos ce înconjoară canalul vertebral, numită lamină. Laminectomia reprezintă îndepărtarea în totalitate a laminei precum și a unora din țesuturile moi care îngustează canalul vertebral (canalul ce se formează prin suprapunerea mai multor vertebre). Oricare din aceste operații se poate realiza simultan cu discectomia.
- discectomie percutană este folosită pentru discurile deplasate complet sau care ajung în interiorul canalului vertebral. În această procedură se inserează un instrument special printr-o incizie mică. Discul herniat va fi apoi tăiat sau extras în afară, scăzând astfel dimensiunea herniei. Această procedură este considerată a fi mai puțin eficientă decât discectomia deschisă.
- neurotomia prin radiofrecvență folosește un instrument special (fluoroscop) pentru a plasa un electrod sub formă de ac în apropierea nervului afectat. Un curent cu frecvență înaltă va distruge nervul și astfel va înceta transmiterea de semnale prin acel nerv.
- terapia electrotermică intradiscală folosește de asemenea fluoroscopul pentru plasarea unui ac la nivelul discului herniat. Un tub subțire, flexibil (cateter) este inserat prin interiorul acului pentru ca în final prin cateter să fie introdus un element termic care se plasează în apropierea discului. Căldura este aplicată pentru o perioadă scurtă de timp (de obicei câteva minute), după care instrumentele sunt extrase. Aplicarea de căldură va închide leziunile minore și va scădea sensibilitatea terminațiilor nervoase la durere. Există studii care raportează ameliorarea durerii prin această metodă.
- discectomia cu laser folosește o rază de lumină pentru dizolvarea discului herniat. Cu toate că această tehnică.a fost folosită de mulți chirurgi pe parcursul anilor, nu există studii concludente care să arate beneficiile sau riscurile procedurii.
Nucleoplastia este o metodă chirurgicală minimal invazivă, se efectuează ambulator, permițând pacientului să părăsească clinica în ziua operației. Procedeul se efectuează cu ajutorul unei sonde speciale, de unică folosință, plasată precis în discul intervertebral. Această manevră se face sub control strict radiologic. Prin această canulă se introduce o sondă.specială care dezintegrează țesutul nucleului pulpos la nivel molecular prin radiofrecvență, în primă fază (coblație), redându-i consistența prin coagulare, (prin plastifierea nucleului pulpos), în a doua fază. Aceasta permite, în același timp, păstrarea consistenței nucleului pulpos (coblație și coagulare) și reduce presiunea din discul intervertebral, eliberând nervii de sub apăsare și reducând sau înlăturând durerile. Procedura se face sub anestezie locală.
Tratamentul post-operator
În primele 5-7 zile pot exista dureri lombare date de incizia operatorie, care însă dispar progresiv. Singura restricție cu adevărat o constituie ridicarea de greutăți – maxim 2 kg (o sticlă de apă) în prima lună. De asemenea, șofatul nu este recomandat în această perioadă, deși călătoriile cu mașina nu sunt o problemă. Poziția recomandată este pe scaunul.din dreapta-față, ușor lăsat pe spate. Îngrijirea plăgii presupune badijonarea cu soluție de betadină 10% pentru 10-14 zile. Legat de baie, se recomandă dușul, fără alte restricții, în primele 2 săptămâni.
Cum poți preveni apariția herniei de disc?
Pentru a nu face cunoștință cu această boală și toate posibilele ei complicații, este necesar să adopți un stil de viață cât mai sănătos.
Ai înțeles deja că supraponderabilitatea sau obezitatea îți pot afecta coloana vertebrală și cauza hernierea discurilor. Dacă vrei să slăbești, fa-o însă în mod treptat, pentru a nu produce alte tulburări în organism. Începi cu o dietă ușoară sau cu un program regulat de sport sau fitness. Dozează-ți în mod corect efortul fizic, pentru că și exercițiile executate greșit sau efortul prea mare pot provoca hernie de disc.
Menținerea unei posturi corecte
Coloana vertebrală este solicitată de numeroase activități din viața de.zi cu zi. Statul cocoșat la birou este cel mai des întâlnit exemplu, iar scaunele incomode pot fi și ele un factor pentru dezvoltarea herniilor. În orice activitate pe care o întreprinzi (citit, gătit, legatul șireturilor, exerciții fizice, etc.) trebuie să păstrezi o postură care sa nu solicite prea mult coloana vertebrală.