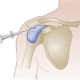
Umărul este articulația cea mai mobilă a corpului uman. Responsabile de mobilitatea sa sunt mai multe straturi de mușchi dispuși unul peste celălalt. O grupă musculară aparte, situată în profunzime, numită coafa rotatorilor, este alcătuită din 4 mușchi ce asigură prin acțiunea lor rotația umărului. Simplificat: unul este responsabil de ridicarea brațului (mușchiul supraspinos), doi sunt responsabili de rotația externă a umărului (mușchii infraspinos și rotundul mic), iar al patrulea asigură rotația internă (mușchiul subscapular).
Tendinita calcificantă sau tendinita calcică a umărului este o afecțiune specifică acestui grup muscular și este definită prin depunerea la nivelul tendoanelor acestor mușchi a unor depozite de hidroxiapatită (un fosfat cristalin de calciu). Depozitele sunt mici de obicei, nu mai mari de un centimetru, dar prezența lor declanșează o reacție chimică care duce la inflamare și apariția durerii.
Depozitele calcice sunt vizibile pe radiografie ca noduli discreți sau zone cețoase. Depozitele sunt sub formă de ceață pe radiografie dacă se află în proces de resorbție, moment când determină durere severă. Depozitele sunt cristaline în faza de repaus, similare pastei de dinți în faza de resorbție.
Cauze si factori de risc tendinită calcificantă
Cauza tendinitei calcificante nu este cunoscută. Medicii sunt de comun acord că nu este determinată de traumă și este rar parte a unei boli de sistem. Fiziopatologia tendinitei calcificante este controversată. O ipoteză a presupus că se datorează înaintării în vârstă asociată cu degenerarea tendoanelor, aceasta fiind infirmată de următoarele observații:
- incidența maximă a tendinitei calcificante se situează la o vârstă mai tânără decât cea a debutului degenerării;
- tendinita calcificantă față de tendinopatia degenerativă se poate remite iar tendoanele se vindecă spontan;
- tendinita calcificantă este rar asociată cu leziuni ale coafei rotatorilor;
- compoziția chimică a depozitelor constau din hidroxiapatită slab cristalizată;
- tendinita calcificantă apare în țesuturi viabile, non necrotice, în timp ce calcificările distrofice par a apărea în țesutul necrotic.
Mecanism de producere
tendinită calcificantă a umărului
- Etapa de pre-calcifiere (fibroblastică) – Zona afectată prezintă anumite modificări la nivel celular, care permit formarea de depozite de calciu. Nu există simptome în acest stadiu.
- Etapa de calcifiere (de stare) – În cursul acestei perioade se formează depozitele de calciu propriu-zise. Inițial, depozitele conțin granule de calciu uscate, de consistența cretei. Această etapă este asimptomatică chiar și ani de zile, până începe procesul de resorbție a depozitului de calciu.
- Etapa de resorbție – Caracterizată prin proliferarea vaselor de sânge de la periferia calcificării. Consistența acesteia se modifică, fiind acum moale ca pasta de dinți. Datorită presiunii care se formează în interiorul calcificării, umărul este extrem de dureros determinând pacientul să se prezinte la medic. După resorbția calcificării, spațiul restant este înlocuit cu țesut de granulație.
- Etapa post-calcifiere (de resorbție) – Este faza de vindecare, în care depozitele de calciu încep să fie înlocuite cu țesut de granulație, apoi de țesut fibros, caracteristic tendonului. În timpul acestei faze simptomele dureroase vor începe să scadă.
Semne și simptome
Cel mai adesea este afectat tendonul supraspinosului. Calcificările se observă cu frecvență descrescătoare în infraspinos, rotund mic și subscapular. Poate fi afectat mai mult de un singur tendon. Femeile sunt afectate mai frecvent decât bărbații, umărul drept fiind mai afectat decât cel stâng. Ambii umeri pot avea sau dezvolta depozite calcice la 13-47% dintre pacienți, iar depozitele calcice sunt descrise de obicei ca fiind la 1-2 cm proximal față de inserția tendonului pe marea tuberozitate humerală.
Tendinita calcificantă este o condiție morfologică. Poate fi descoperită accidental la o radiografie, fiind de multe ori asimptomatică. Când tendinita este simptomatică prezintă următoarele 3 forme clinice:
- Cronică, durere relativ moderată cu puseuri intermitente, similară sindromului de încarcerare a umărului, este considerată a indica faza de formare a bolii.
- Simptomele mecanice pot apărea secundar unui depozit calcic mare, care poate bloca ridicarea umărului.
- Durerea acută severă este atribuită răspunsului inflamator al fazei de resorbție.
Frecvent durerea iradiază din umăr spre punctul de inserție al deltoidului și mai rar spre gât. Este agravată de ridicarea brațului deasupra umărului sau de presiunea pe umăr. Durerea poate trezi pacientul din somn. Pacientul cu simptome cronice sau subacute poate prezenta:
- pierderea mobilității
- efectuarea unui arc de rotație al umărului dureros
- semne de încarcerare
Diagnostic tendinită calcificantă
Studiile de laborator nu sunt necesare pentru diagnosticul tendinitei calcificante.
Studii imagistice
Radiografia demonstrează depozite calcice. Sensibilitatea radiografiilor în detectarea depozitelor este 90%. Depozitele pot fi caracterizate prin localizare (tendonul afectat) și dimensiune. Simptomele apar de obicei dacă depozitul este mai mare de 1,5 cm. S-au observat diferite aspecte ale depozitelor calcice. Au fost recunoscute două tipuri de depozite:
- depozitul omogen cu limite bine definite, identificat în faza de formare sau de repaus;
- un depozit mai difuz, heterogen, amorf, pufos, cu o periferie slab definită, identificat alături de simptomatologia acută și în faza de resorbție.
Artrograma cu contrast opac nu este necesară pentru a diagnostica tendinita calcificantă, dacă o leziune a coafei rotatorilor este suspectată, o artrogramă o va demonstra.
Tomografia computerizată (CT) poate fi folosită pentru a localiza cu exactitate depozitele calcice, această modalitate nefiind probabil necesară.
Scanarea RMN
- depozitele calcice determină diminuarea intensității semnalelor magnetice
- daca edemul este prezent în jurul depozitul calcic, cum se întâmplă în faza de resorbție, intensitatea semnalului crește
- RMN-ul nu este necesar detectării tendinitei calcificante, deși acuratețea sa în identificarea depozitelor este peste 95%.
Este cea mai la îndemână metodă de diagnostic, datorită faptului că necesită timp puțin, este noninvazivă, nu utilizează raze X și o putem repeta de câte ori este nevoie. În plus, cu ajutorul ecografiei putem avea un diagnostic precis. Se pot evidenția astfel tendinite, rupturi parțiale sau totale de tendoane, bursite, sindromul de impingement subacromial, osteofitele de la nivelul articulației acromioclaviculare. Se poate face diagnostic diferențial între o calcificare veche de tendon, care are con de umbră posterior și una de dată recentă, căreia îi lipsește conul de umbră.
Tratament tendinită calcificantă de umăr
Tratamentul tendinitei calcificante variază în funcție de faza clinică și radiologică a calcificărilor. Deși faza de resorbție este auto-limitantă, durerea pacientului poate fi severă iar nevoia ameliorării poate fi urgentă. Puncționarea, aspirarea și lavajul pot avea succes în această fază. În faza de formare sau de repaus, simptomele sunt moderate și cronice. Lavajul nu va avea probabil succes, totuși terapia cu unde șoc poate fi indicată în această fază. Tratamentul nonchirurgical este larg recomandat și are succes în majoritatea cazurilor.
Medicația
Analgezicele sunt indicate. Antiinflamatoarele nesteroidiene sunt frecvent prescrise. Proprietățile analgezice ale acestor agenți sunt utile, dar eficacitatea proprietăților anti-inflamatorii pentru tendinita calcificantă nu au fost încă stabilite.
Kinetoterapia
Exercițiile sunt prescrise pentru a menține sau a recâștiga mobilitatea umărului pacientului și forța musculară. Terapia fizică cuprinde mai multe tehnici: electroanalgezia, crioterapia, termoterapia sau ultrasunetele.
Terapia cu unde șoc (shockwave)
Această terapie folosește unde sonore direcționate asupra unei ținte tisulare. Mecanismul de acțiune asupra tendinitei calcificante este necunoscut. Probabil nu este vorba doar de o simplă dezintegrare mecanică a depozitelor calcice, este necesar și un răspuns tisular pentru a absorbi calciul. Rezultatele terapiei depind de energia undelor și de numărul de pulsuri. Doza optimă încă nu a fost stabilită. Avantajele constau în noninvazivitate și complicațiile reduse, deși hematoamele se dezvoltă la majoritatea pacienților. Totuși, procedura este dureroasă iar folosirea de unde șoc cu energie mare necesită anestezie.
Injecțiile, puncționarea și lavajul
Fragmentarea depozitelor calcice prin puncționarea repetată cu un ac, aspirarea materialului calcic, cu ajutorul unei soluții saline injectate, este un tratament recomandat frecvent. Tratamentul artroscopic este similar. Depozitele pot fi localizate prin fluoroscopie sau ecografie. Injectarea unui anestezic local are rezultate bune. Injecțiile cu corticosteroizi sunt controversate. În unele studii injectarea de corticosteroizi cu sau fără anestezic nu a avut efecte. Puncționarea depozitelor poate fi asociată cu lavajul, în care spațiul subacromial este spălat cu soluție salină după fragmentarea depozitelor calcice prin puncționare repetată. Prin această procedură rezultatele pozitive au fost înregistrate la 74% dintre pacienții tratați și supravegheați timp de 1 an. Calcificările au dispărut sau s-au diminuat.
Terapia chirurgicală
Un abord deschis sau artroscopic poate fi folosit pentru terapia chirurgicală. Procedura artroscopică determină un rezultat cosmetic mai bun și posibilitatea unei spitalizări mai scurte, dar localizarea artroscopică a depozitelor este mai dificilă. Localizarea ultrasonică preoperatorie și verificarea lor cu un ac sunt de ajutor. După localizarea depozitelor calcice, acestea pot fi puncționate și aspirate sub control artroscopic sau chiuretate de pe tendon, spațiul subacromial fiind apoi irigat.
Într-o procedură deschisă, tendonul este mai întâi incizat, depozitul este chiuretat iar marginile tendonului adiacent sunt debridate și reaproximate dacă este necesar. Post-operator se folosește o curea pentru 3 zile. Exercițiile fizice pot fi apoi începute. Tratamentul artroscopic are rezultate foarte bune. Necesitatea acromioplastiei este încă dezbătută. S-au raportat aproximativ 10% cazuri la care acromioplastia a fost omisă, necesitând o a doua intervenție.
Reabilitarea după o operație la umăr, poate fi un proces lent. Va trebui să participați la sesiuni de terapie timp de 6-8 săptămâni și trebuie să vă așteptați la recuperare deplină în timp de 3-4 luni. Punerea umărului în mișcare cât mai curând posibil, este foarte importantă. Cu toate acestea, acest lucru trebuie să fie echilibrat cu necesitatea de a proteja țesuturile în curs de vindecare. Chirurgul dumneavoastră vă va recomanda să purtați o fașă pentru a sprijini și proteja umărul, timp de câteva zile după intervenția chirurgicală. Tratamentele cu gheață și stimulare electrică, pot fi utilizate în timpul primelor ședințe de terapie, pentru a vă ajuta la controlul durerii și inflamației.
Kinetoterapeutul poate utiliza, de asemenea, masaje și alte tipuri de tratamente pentru a ușura spasmele musculare și durerile. Terapia poate progresa rapid, după o simplă rezecție artroscopică. Este necesar să evitați să faceți activități prea intense. Terapia merge mai lent după o intervenție chirurgicală deschisă.