Spondilita anchilozantă (SA) reprezintă o afecţiune sistemică cronică inflamatorie, ce afectează articulaţiile sacroiliace şi scheletul axial (ankylos- articulaţii unite, spondylos- vertebră) şi poate să asocieze afectarea articulaţiilor periferice şi manifestări extra-articulare caracteristice, pe un teren genetic specific (HLA B27).
Cauze spondilită anchilozantă
Etiologia şi patogenia bolii sunt încă incomplet elucidate. Un element important în etiologia spondilitei anchilozante îl deţine componenta genetică alături de prezenţa unor factori de mediu specifici precum infecţia cu Klebsiella pneumoniae. HLA B-27 poate fi pozitiv la peste 90% din pacienţii cu spondilită anchilozantă, în timp ce prevalenţa HLA B27 este de 6-9% în populaţia generală. Istoricul familial de spondilită anchilozantă determină un risc crescut în apariţia bolii (prezenţa unei rude de gradul întâi cu spondilită anchilozantă creşte riscul cu 5-20%).
Simptome / semne spondilită anchilozantă
Entezita reprezintă inflamaţia la nivelul entezei (locul de inserţie al tendoanelor, ligamentelor sau a capsulei articulare la nivelul suprafeţei osoase). Este considerată a fi leziunea caracteristică, reprezentând etapa iniţială a modificărilor structurale ulterioare, ce debutează la nivelul fibrocartilajului entezei.
Principalele sedii ale entezitelor sunt reprezentate de: articulaţiile sacroiliace, fibrele externe ale inelului fibros al discului intervertebral, articulaţiile sterno-condrale, simfiza pubiană.
Sacroiliita determină durerea lombară joasă ce poate iradia în fesă şi coapsă până la genunchi, de obicei alternativ (sciatica „în basculă”). Există manevre specifice utilizate pentru a detecta durerea la nivelul articulaţiilor sacroiliace:
- Palparea directă a articulaţiilor sacroiliace;
- Pacientul în decubit lateral: se efectuează compresiunea fiecărei creste iliace;
- În decubit dorsal: se efectuează presiunea spinelor iliace anterosuperioare;
- Manevra Mennell: pacientul aşezat în decubit lateral, cu membrul de sprijin pe planul patului în flexie, iar membrul inferior testat face hiperextensie şi abducție. Manevra este pozitivă la apariţia durerii la nivelul articulaţiei sacroiliace a membrului testat.
- Semnul Gaenslen: pacientul în decubit dorsal, cu membrul inferior testat poziţionat pe marginea mesei de examinare. Pacientul este pus să imobilizeze coloana lombară prin susţinerea cu membrele superioare a membrului inferior controlateral ce se află în flexie a genunchiului şi a coapsei pe abdomen. Testul este pozitiv dacă apare durere (sau este accentuată) la nivelul articulaţiei sacroiliace a membrului inferior suspendat.
- Presiunea pe sacrum: pacientul în decubit ventral, durerea apare la presiunea pe sacrum
Afectarea coloanei dorsale determină apariţia cifozei, iar prin interesarea articulaţiilor costovertebrale pacientul prezintă toracodinii şi se remarcă limitarea expansiunii cutiei toracice cu apariţia respiraţiei de tip abdominal ce determină protruzia abdomenului.
Coloana cervicală este afectată după câţiva ani de evoluţie şi prezintă limitarea importantă a mobilităţii, cu fixarea în anteflexie a extremităţii cefalice.
Artritele periferice apar îndeosebi la nivelul membrelor inferioare într-o manieră asimetrică, la nivelul genunchilor şi articulaţiilor tibio-tarsiene, afectând mai frecvent pacienţii cu debut juvenil şi femeile.
Manifestări extraarticulare
Manifestările sistemice prezente de obicei la debutul bolii, constau în: fatigabilitate, stări subfebrile, insomnie, scădere ponderală.
Afectarea oculară prezintă cea mai frecventă manifestare extraarticulară, 25-40% din pacienţi pot prezenta cel puţin un episod de uveită anterioară acută unilaterală manifestată prin durere, fotofobie, vedere înceţoşată sau creşterea secreţiei lacrimale. Episoadele pot fi recurente, cu posibilitate de apariţie a complicaţiilor (glaucom, cataractă, cecitate).
Afectarea neurologică include apariţia de fracturi la nivelul coloanei vertebrale, cel mai frecvent fiind interesat segmentul cervical, subluxaţia atlanto-axială, sindroame compresive prin osificarea ligamentului longitudinal posterior, sindromul de coadă de cal.
Manifestările cardiovasculare pot fi reprezentate de aortita ascendentă şi insuficienţa aortică în cele mai multe cazuri, însă pot fi prezente şi tulburări de conducere (inclusiv bloc atrioventricular), pericardita şi disfuncţia diastolică pot fi prezente.
Afectarea pulmonară constă în apariţia disfuncţiei ventilatorii restrictive secundară limitării severe a expansiunii toracice şi fibroză pulmonară (cel mai frecvent localizată la nivelul lobilor superiori).
Afectarea renală include nefropatia cu Ig A sau amiloidoza secundară.
Osteopenia şi osteoporoza au o prevalenţă crescută la pacienţii cu boală activă persistentă, crescând riscul de apariţie a fracturilor şi a complicaţiilor neurologice mai ales în cazul implicării coloanei vertebrale.
Investigații spondilită anchilozantă
spondilită anchilozantă spondilita anchilozanta
Investigații de laborator
HLA B-27 este pozitiv la peste 95% dintre pacienţi, comparativ cu 6% din populaţia generală. Prezintă specificitate şi sensibilitate înaltă pentru diagnosticul de SA, fiind recomandat la pacienţii cu durere lombară inflamatorie, în absenţa modificărilor de sacroiliită pe radiografia convenţională.
Investigaţii imagistice
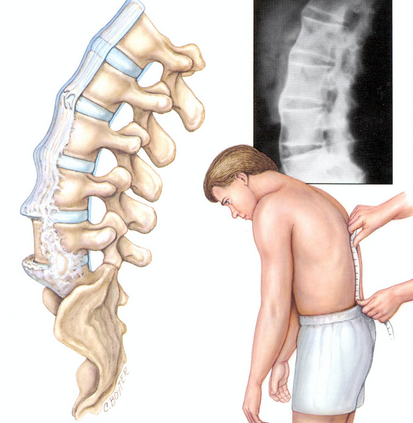
Radiografia – Modificările radiologice în spondilita anchilozantă predomină la nivelul coloanei vertebrale prin afectarea următoarelor structuri: articulaţiile sacroiliace, discul intervertebral, articulațiile interapofizare posterioare şi articulaţiile costovertebrale.
Sacroiliita este tipic bilaterală şi simetrică, evidenţiată iniţial în 2/3 inferioare ale articulaţiei prin apariţia sinovitei. Versantul iliac al articulaţiei prezintă precoce modificări radiologice (eroziuni, scleroză subcondrală) deoarece este acoperit de un cartilaj mai subţire. Pentru evidențierea modificărilor la nivelul articulațiilor sacroiliace se efectuează radiografia de bazin centrată pe articulațiile sacroiliace.
Ecografia musculo-scheletală – Studiile au demonstrat că ultrasonografia este o metodă mai sensibilă pentru detectarea manifestărilor periferice specifice spondiloartritelor comparativ cu examenul clinic şi alte tehnici imagistice. Astfel, ecografic se pot evidenţia: entezita, eroziuni osoase, sinovita, dactilita, tenosinovita şi bursita.
Imagistica prin rezonanţă magnetică nucleară (RMN) – Examenul RMN are o contribuţie importantă în detectarea precoce a leziunilor inflamatorii la nivelul articulaţiilor sacroiliace, dar şi la nivelul coloanei vertebrale. Identificarea modificărilor de inflamaţie activă la nivel sacroiliac este esenţială pentru identificarea spondiloartritei axiale forma nonradiologică.
Diagnostic pozitiv spondilită anchilozantă
În stadiile avansate, diagnosticul spondilitei anchilozante este relativ uşor de făcut. Diagnosticul este dificil la debutul afecţiunii, mai ales dacă VSH este normală şi examenul radiologic negativ. Pentru aceste forme, avem următoarele criterii de diagnostic:
1. Rahialgia nocturnă lombară, dorsală sau cervicală.
2. Durere în fese (uni- sau bilateral) produsă sau accentuată prin mobilizarea articulaţiilor sacroiliace.
3. Prinderea toracelui în procesul inflamator cu limitarea expansiunii respiratorii.
4. Localizări periferice de tip inflamator: mono sau oligoartrite, talalgia.
5. Redoare lombară sau cervicală.
6. Irita sau iridociclita.
7. Osificări paravertebrale la debut sau în cursul evoluţiei.
8. Artrite interapofizare vizibile pe radiografia de ¾ a segmentului lombar.
9. VSH accelerată, cu sau fără interesarea stării generale.
10. Evoluţia în pusee, cel puţin un puseu dureros rahidian şi/sau fesier.
11. Apartenenţa la grupul HLA-B 27.
Acestea sunt criterii « majore » dar mai sunt şi criterii de ordinul II (minore).
1. Factorul etiologic evocator: antecedente familiale, eredocolaterele, activitate prelungită în condiţii nefavorabile- frig, umezeală, microtraumatisme, infecţii urinare, dizenterie, psoriazis în antecedente;
2. Antecedentele personale ale ultimilor 10-20 de ani cu un puseu inflamator asemănător reumatismului articular acut şi etichetat ca atare;
3. Uretrită negonococică sau conjunctivite repetate sau ambele;
4. Durere fesieră unilaterală, care să confirme originea sacroiliacă;
5. Cifoza dorsală progresivă la un individ mai tânăr.
Semnele radiologice ale spondilitei anchilozante apar de multe ori tardiv şi nu de puţine ori trec un număr de ani până la precizarea diagnosticului. Ori, diagnosticul cert de spondilită anchilozantă se face numai constatând leziunile tipice de sacroileită sau/şi a sindesmofitelor în regiunea dorso- lombară. S-au propus mai multe codificări a criteriilor de diagnostic în spondilita anchilozantă:
1. Durere lombară inferioară şi redoare datând de peste 3 luni, reclamată la repaus la pat;
2. Durere şi redoare în regiunea toracică;
3. Diminuarea mobilităţii coloanei lombare;
4. Micşorarea expansiunii toracice ;
5. Irita cu antecedente sau, în prezent, sechele ale acesteia;
6. Modificări radiologice ale articulaţiilor sacroiliace caracteristice spondilitei anchilozante sau sindesmofitoza tipică.
Pentru afirmarea diagnosticului de spondilita anchilozantă sunt necesare 4 criterii clinice sau criteriul 6 plus oricare din cele 5 criterii clinice.
Simpozionul de reumatologie New York 1967, propune criteriile:
1. Prezenţa în istoricul suferinţei a durerilor la nivelul coloanei dorsolombare sau lombare;
2. Limitarea mişcărilor coloanei lombare în 3 planuri;
3. Limitarea mişcărilor toracice sub 2,5cm, la nivelul spaţiului IV intercostal;
4. Aspectul radiologic de sacroielită (stadiul II bilateral, cel puţin).
Diagnostic diferențial
1. Alte spondiloartrite precum:
- Artrita reactivă: istoric de infecţie genito-urinară sau intestinală;
- Artropatia psoriazică: prezenţa modificărilor tipice de psoriazis tegumentare şi unghiale. Sindesmofitele din artrita reactivă şi artropatia psoriazică sunt asimetrice, având originea şi inserţia perimarginală (parasindesmofit).
2. Poliartrita reumatoidă pentru formele de spondilită anchilozantă cu debut periferic. Poliartrita reumatoidă afectează predominant articulaţiile mici ale mâinilor, cu dispoziţie simetrică, la majoritatea pacienţilor fiind prezenţi factorul reumatic şi anticorpii anti CCP, fără asociere cu HLA B27
3. Hiperostoza scheletală idiopatică difuză (Boala Forestier) este mai frecventă la bărbaţii cu vârsta peste 50 ani, nu este asociată cu modificări la nivelul articulaţiilor sacroiliace, HLA B-27 negativ.
4. Alte afecţiuni ce implică articulaţiile sacroiliace: artroza, guta, hiperparatiroidismul, iliita condensantă (apare mai frecvent la femeile multipare), tumori primare, metastaze.
5. Hernia de disc caracterizată de durere mecanică, diagnosticul stabilinduse prin examen RMN.
6. Infecţii ale coloanei vertebrale (spondilodiscite) şi ale articulaţiilor sacroiliace: bacteriene, fungice, micobacteriene.
Forme spondilită anchilozantă
Spondilita anchilozantă se poate prezenta sub mai multe aspecte clinice cum ar fi:
- forma tipică, cu debut lombosacrat şi evoluţie ascendentă (cea mai frecventă);
- forma cu debut cervical şi evoluţie descendentă;
- forma bipolară cu afectarea concomitentă a coloanei cervicale şi a articulaţiilor sacroiliace;
- forma periferică, rizomelică (scandinavă), cu modificări discrete la nivelul coloanei lombare (mai frecventă la femei şi la adolescenţi)
- forma fără sacroileită (rarisimă).
Forma clinică este influenţată de vârsta debutului bolii, debuturile timpurii (în copilărie şi adolescenţă) remarcându-se prin afectarea articulaţiilor periferice şi,
în special, a articulaţiei coxo-femurale.
Tratament spondilită anchilozantă
Managementul terapeutic al spondilitei anchilozante include măsuri generale şi tratament medicamentos specific.
Scopurile tratamentului sunt:
- reducerea inflamaţiei şi a durerii;
- păstrarea mobilităţii şi a funcţiei articulare;
- prevenţia apariţiei anchilozei la nivelul coloanei vertebrale (încetinirea progresiei leziunilor radiologice şi apariţiei anchilozei);
- minimizarea manifestărilor extra-articulare şi afectării periferice;
- prevenirea complicaţiilor la nivelul coloanei vertebrale.
Tratamentul medicamentos
Conţine următoarele soluţii terapeutice:
- AINS;
- Analgezice;
- DMARDs;
- Corticosteroizi;
- Agenţi biologici anti TNFα.
Tratamentul nonfarmacologic
Educaţia include principii generale precum:
- evitarea fumatului (ce contribuie la fibroza pulmonară);
- pacientul va dormi pe pat tare, fără pernă sub cap, în decubit ventral, pentru a evita poziţiile vicioase în flexie.
Kinetoterapia include un program de exerciţii fizice ce trebuie efectuate zilnic în vederea prevenirii deformării coloanei vertebrale şi menţinerea expansiunii toracice prin gimnastică respiratorie. Hidroterapia şi înotul sunt recomandate deoarece au rolul de a optimiza efectul kinetoterapiei. Fizioterapia constă în şedinţe de electroterapie (curenţi interferenţiali, galvanici, TENS, ultrasunete) ce au rol adjuvant, fiind indicate în perioadele de remisiune ale bolii.
Terapia ocupațională are drept scop reeducarea mişcărilor normale, completând rezultatele kinetoterapiei. Ea este metoda finală de adaptare a musculaturii indemne la posibilităţile de recuperare profesională până la recâştigarea mişcărilor normale. Se vor face 2-3 şedinţe pe săptămână, durata lor nedepăşind 60-90 min. Se va urmări, în cursul aplicării acestor metode şi corectarea tulburărilor statice ale coloanei vertebrale prin adoptarea unor poziţii care să pună discul intervertebral în repaos.
Se vor interzice bolnavului purtarea greutăţilor în mâini, mişcările exagerate şi poziţiile vicioase şi se vor căuta poziţii favorabile activităţii. Prin terapie ocupaţională se urmăreşte revenirea bolnavului la profesia de bază. Dacă acest lucru nu este posibil el va trebui să înveţe o altă meserie. Metodele terapeutice descrise evită ca aceşti bolnavi să devină nişte infirmi şi dependenţi sociali, păstrându-i ca elemente utile societăţii după posibilităţile şi înclinările personale.
spondilită anchilozantă spondilita anchilozanta